腎臓内科
診療内容
腎臓の働きは、生活習慣病や糸球体腎炎などさまざまな病気で悪くなります。腎臓の機能が低下すると、水分がたまって息苦しくなったり、老廃物がたまって食欲がなくなったり、吐き気や意識の乱れ、不整脈などの症状が現れ、命にかかわることもあります。当科では、腎臓の病気の原因を正しく見つけて、腎臓の働きを守るための食事や運動、薬などの治療を提供しています。腎臓の働きが十分でなくなってしまった場合、患者さんやご家族の疑問や不安をお伺いしながら、患者さんにあわせた納得のいく腎代替療法(腎移植や透析など)を選ぶお手伝いをします。透析治療を始めた後も、できるだけ快適な生活を送れるように、チーム医療でサポートします。
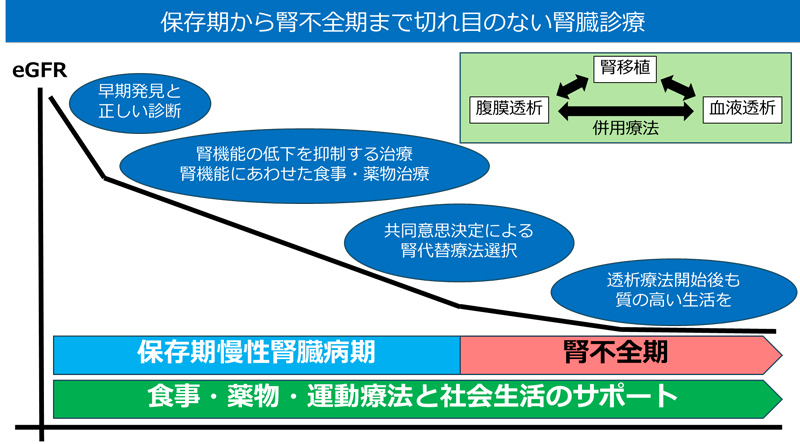
当科の特長
慢性腎臓病(CKD)と心血管病の両方を治療する
2020年末の我が国における維持透析患者数は約35万人まで増加しました。そのベースとなる慢性腎臓病(CKD)は、慢性に経過する全ての腎臓病を指し、その有病割合はわが国の成人の8人に1人を占めるなど、まさに国民病となっています。
CKDの診断基準:健康に影響を与える腎臓の構造や機能の異常(以下いずれか)が3ヶ月を超えて持続
| 腎障害の指標 | 蛋白尿(0.15g/24時間以上;0.15g/gCr以上) アルブミン尿(30mg/24時間以上;30mg/gCr以上) 尿沈渣の異常 尿細管障害による電解質異常やその他の異常 病理組織による異常、画像検査による形態異常 腎移植の既往 |
| 糸球体濾過量(GFR)の低下 | 推算糸球体濾過量(eGFR)60mL/分/1.73㎡未満 |
エビデンスに基づくCKD診療ガイドライン2023より
CKDをもつ患者さんは将来的に血液透析や腹膜透析・腎移植などをうけるリスクが高く、さらに狭心症や脳梗塞など心血管疾患も起こりやすいことがわかってきました。当科では腎不全の進行を遅らせるとともに、心血管疾患などの合併症に対しても各専門科と密接に連携して治療を行います。
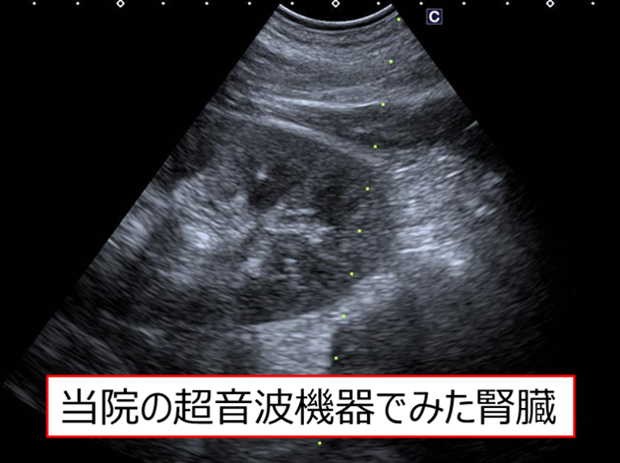
腎疾患の原因を正しく診断する~超音波ガイド下腎生検による確定診断~
|
CKDの原因となる疾患は高血圧や糖尿病などの生活習慣病に加えて、糸球体腎炎など腎臓そのものの疾患があり、治療法が大きく異なります。腎生検とは、腎組織を採取し、顕微鏡を用いて診断をする検査です。ほとんどの症例では超音波ガイド下腎生検、すなわち局所麻酔を行って超音波で腎臓の位置を確認しながら腎臓に細い針を刺して組織を採取する方法で行います。安全な腎生検を行うためには超音波機器の画質が非常に大切であり、当院では専用の機器を用いて腎生検を行っています。 |
 |
透析予防診療チームによる患者さん一人ひとりにあわせた食事・運動・薬物療法

CKDの治療において、食事・運動療法はとても大切です。また、腎機能を保つためには適切な薬を飲むことももちろんですが、不適切な薬を減らすことも考えなければなりません。当院では医師・看護師・管理栄養士・理学療法士・薬剤師で構成される透析予防診療チームによる生活習慣および薬物療法に関する指導を行っています。また、ソーシャルワーカーが関わり、慢性腎臓病や腎代替療法に関する患者さんとご家族のご不安などもサポートいたします。定期的に透析予防診療チームのメンバーによる患者さんむけの慢性腎臓病教室を開催していますので、ぜひご参加ください(日程は「お知らせ」をご参照ください)。
慢性腎臓病の教育入院
当院では下にお示しする目的のために、1週間程度の慢性腎臓病の教育入院を行っています。
- 慢性腎臓病の知識をえる:慢性腎臓病のパンフレットを用いて、集中的に腎不全の症状や検査データの意味、食事のコツや血液透析・腹膜透析についての情報提供を行います。また、シミュレーターを用いて腹膜透析の具体的な方法を学ぶことができます。
- 食事・運動療法を始めるきっかけづくり:腎臓の機能にあわせた食事について、味付けや量などを具体的に学ぶことができます。また、理学療法士による運動指導を受けることができます。
- 慢性腎臓病に合併する心血管疾患のスクリーニング検査:慢性腎臓病に合併する心血管疾患や悪性疾患を検索するために、超音波検査やCT、MRIを用いた検査を行います。
共同意思決定による腎代替療法の選択
Shared Decision Making(共同意思決定)は、患者さんの生活環境や習慣、好み、思いを医療スタッフと共有し、病気や治療法について十分に理解した上で、患者さんが最も納得できる治療法を選ぶ方法です。腎代替療法には腎移植・血液透析・腹膜透析の3つがあり、患者さんの状態にあわせて途中で切り替えることも可能です。患者さんやご家族の疑問や不安、そして人生で大切にしていることを聞き、納得のいく治療法を一緒に見つけるお手伝いをします。
*ヴァンティブ(旧バクスター)社からご許可をいただいて使用しています
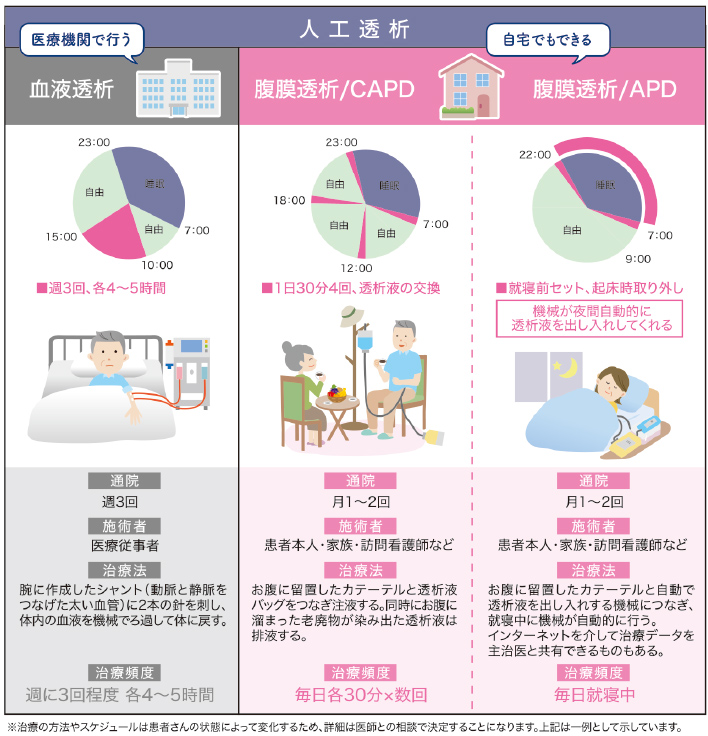
外来維持血液透析の管理
血液透析はバスキュラーアクセス(内シャントなど)に針を刺してポンプを使って血液をからだの外に取り出し、ダイアライザ(透析器)に循環させて尿毒素や水分を除去した後からだに戻す治療です。透析を行う医療機関に週3回通院し、1回4時間以上かけて行います。当院血液透析センターは24床の透析ベッドをもち、透析専門スタッフによるきめ細やかなケアのもとで、安心した血液透析を受けていただくことができます。詳細は血液透析センターのページをご参照ください。
腹膜透析を活用して、自宅で透析療法を
腹膜透析(Peritoneal dialysisの頭文字をとって、PDということもあります)はお腹の中に透析液を入れ、腹膜を使って透析(老廃物や水分の除去)を行う治療であり、血液透析と比較していくつかの特徴があります。
通院回数が月に1~2回程度と血液透析と比較して少ない
腹膜透析の一番の特徴です。腹膜透析は「在宅で自分(もしくはご家族)が行う治療」であり、それゆえに患者さんの生活にあわせることができるからです。
治療方法を患者さんの好みで選ぶことが出来る
腹膜透析は大きくわけて2つの治療方法があり、患者さんの生活にあわせて選ぶことが出来ます。
- APD:Automated(自動の)PDの略です。寝ている間に機械を使用して自動的に透析を行う方法を選ぶことで、昼間は比較的自由に過ごすことができます。
- CAPD:Continuous(連続的な)Ambulatory(携行可能な)PDの略です。通常1日4回程度腹膜透析液の交換を行います。1回30分程度の腹膜透析液の交換が必要になりますが、実際にはごく簡単な作業を5分程度行うだけであり、残りの時間は腹膜透析液がお腹からでてきたりお腹に入ったりするのを待つ時間なので、お食事をしたり、本をよんだり、テレビをみたり、パソコンで仕事をしたりなど、思い思いの時間を過ごすことができます。
血圧低下になやむことがない
お腹の中に透析液がある間ずっと老廃物が排泄されるため、血液透析特有の症状である血圧低下に悩むことがなくなります。また、カリウムの制限についても血液透析と比較してゆるやかになります。
腹膜透析のバッグ交換は痛みを伴わない
血液透析では穿刺の痛みを完全にとることはできませんが、腹膜透析は痛みを伴いません。
ご高齢の患者さんには「自分でできるかな・・・」「家族の負担を増やしたくない」とおっしゃられる方もいらっしゃいますが、実際に80歳をこえた方でも腹膜透析を自分で行っている患者さんはいらっしゃいます。また、この頃は訪問看護師による腹膜透析のバッグ交換の補助や、腹膜透析の手技を助けてくれる施設に住み替えるという方法も広まってきています。
こんな症状・疾患をみています
病態
- 慢性腎臓病
- 急性腎障害
- IgA腎症を含む慢性糸球体腎炎
- 急性糸球体腎炎
- ネフローゼ症候群
- 急速進行性糸球体腎炎
- 尿細管・間質性疾患
- 多発性嚢胞腎
- 糖尿病
- 高血圧症(二次性高血圧症を含む)
- 電解質異常
症状
- 尿蛋白、尿の泡立ち
- むくみ、息切れ
- 腎機能障害(Cr値の上昇、eGFRの低下)
施設認定
- 日本腎臓学会認定教育施設
- 日本透析医学会認定施設
学会・研究会等発表演題
第69回日本透析医学会学術集会・総会(2024年6月7~9日、横浜)
| 演題名 | 下肢の筋力低下が先行して心嚢液貯留をきたし診断に苦慮した脚気心合併維持血液透析患者の一例 |
| 演者 | 山下 智久1、内藤 和幸2、儀間 充2、荒木 英司3 |
| 所属 | (1)札幌中央病院 腎臓内科、(2)循環器内科、(3)心臓血管外科 |
| 演題名 | CEによるエコーを用いたVA管理に対する意識調査 |
| 演者 | 佐々木 優1、金谷 匡亮1、山名 正和1、岩渕 正恵1、及川 明日香2、山下 智久1、儀間 充1、荒木 英司1 |
| 所属 | (1)札幌中央病院 透析センター、(2)検査科 |
| 演題名 | エコーを用いたバスキュラーアクセス評価における臨床検査技師の技術協力 |
| 演者 | 森 泉1、佐々木 優2、金谷 匡亮2、山名 正和2、岩渕 正恵2、及川 明日香1、山下 智久2、儀間 充2、荒木 英司2 |
| 所属 | (1)札幌中央病院 検査科、(2)透析センター |
第18回日本透析クリアランスギャップ研究会・学術集会(2024年8月31日~9月1日、札幌)
| 演題名 |
開心術後に仰臥位が困難となった維持血液透析患者の前腕AVF狭窄に対し、座位で透視下VAIVTを施行した 一例 |
| 演者 | 山下 智久1、内藤 和幸1、儀間 充1、前田 俊之1、村木 里誌1、櫻田 卓1、荒木 英司1、長南 新太2 |
| 所属 | (1)札幌中央病院、(2)札幌医科大学循環器・腎臓・代謝内分泌内科学講座 |
第18回日本腎臓病院薬物療法学会学術集会・総会(2024年9月7日~8日、札幌)
| 演題名 | 心腎貧血鉄欠乏性症候群から考えるHIF-PH阻害薬の適正使用 |
| 演者 | 山下 智久 |
| 所属 | 札幌中央病院 腎臓内科・透析センター |
第30回日本腹膜透析医学会学術集会・総会(2024年11月16日~17日、福岡)
| 演題名 | 遠隔会議HOPENRECを活用した緊急対応マニュアル共有の取り組みおよび施設間の相違に対する考察 |
| 演者 | 山下 智久1、藤崎 純2、石沢 令奈3、松元 慈3、小林 広学4 |
| 所属 |
(1)札幌中央病院 腎臓内科、(2)同看護部、(3)旭川医科大学内科学講座(循環器・腎臓内科学分野)、 (4)旭川赤十字病院腎臓内科 |
第70回日本透析医学会学術集会・総会(2025年6月27~29日、大阪)
| 演題名 | 当院透析患者におけるかゆみの有病割合およびジフェリケファリンの効果 |
| 演者 | 山下 智久1,2、内藤 和幸2、儀間 充2、岩渕 正恵2、荒木 英司2 |
| 所属 | (1)札幌中央病院 腎臓内科、(2)透析センター |
| 演題名 | 軟便作用説明後のテナパノル処方希望における便秘の影響および投与開始後の服薬錠数の変化 |
| 演者 | 内藤 和幸、山下 智久、儀間 充、岩渕 正恵、荒木 英司 |
| 所属 | 札幌中央病院 透析センター |
| 演題名 |
臨床検査技師と臨床工学技士の協働による透析室でのエコー検査はVAIVT件数を増加させる |
| 演者 | 坂下 司1、山下 智久2、森 泉1、及川 明日香1、佐々木 優2、山名 政和2、岩渕 正恵2、内藤 和幸2、儀間 充2、荒木 英司2 |
| 所属 | (1)札幌中央病院 臨床検査科、(2)透析センター |
第51回東北腎不全研究会学術集会(2025年9月13日~14日)
| 演題名 | 保存期CKDから透析期の貧血にどう立ち向かうか ~HIFと鉄代謝の観点から~ |
| 演者 | 山下 智久 |
| 所属 | 社会医療法人鳩仁会札幌中央病院 腎臓内科 |